Xác định phân độ xơ gan giúp xác định được mức độ nghiêm trọng của bệnh xơ gan để có hướng giải quyết, điều trị kịp thời thích hợp. Xơ gan là một bệnh thường gặp do nhiều nguyên nhân gây ra. Tổn thương giải phẫu bệnh xơ gan như viêm và thoái hóa hoại tử các tế bào gan, tăng sinh và tái tạo tế bào gan dạng nốt, cả xơ hóa tổ chức liên kết. Xơ gan nếu không đượ chuẩn đoán và điều trị kịp thời có thể để lại nhiều biến chứng nguy hiểm. Trong bài viết sau đây nhà thuốc AZ sẽ giới thiệu tới các bạn về phương pháp phân độ xơ gan.
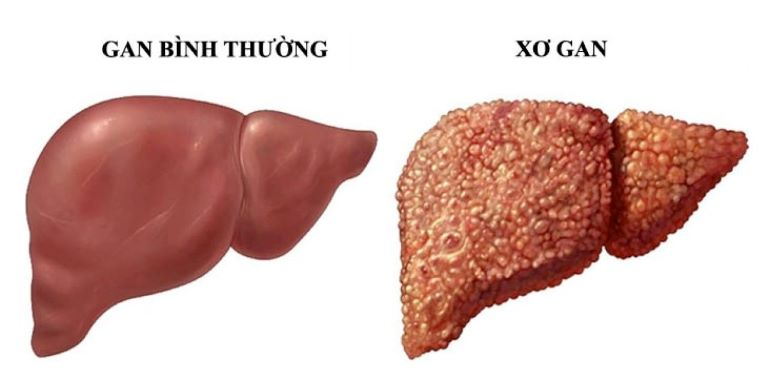
Mức độ xơ gan hóa dựa vào phân độ xơ gan metavir
Theo phân loại mô bệnh học metavir, các giai đoạn của xơ hóa gan là:
- F0 (không xơ hóa)
- F1 (xơ hóa không gian tĩnh mạch cửa)
- F2 (xơ hóa không gian tĩnh mạch cửa với vài cầu nối)
- F3 (xơ hóa liên kết chéo)
- F4 (xơ gan).
Có bốn mức độ xơ hóa gan:
- Không bị xơ hóa hoặc xơ hóa nhẹ khi bệnh nhân ở giai đoạn: F0, F1
- Xơ hóa đáng kể trong các trường hợp sau: F2 (F2 đến F4)
- Xơ hóa nặng trong các trường hợp sau: F3 (F3 đến F4)
- Xơ gan (F4).
Nhận biết các phân độ xơ gan hóa
- Giai đoạn F1:
Trong giai đoạn đầu này, bệnh nhân trông rất mờ nhạt nên hiếm khi xuất hiện các triệu chứng bệnh lý. Các mô sẹo xơ mới bắt đầu hình thành, gây ra các triệu chứng như mệt mỏi, sụt cân, buồn nôn, chán ăn và các chứng rối loạn tiêu hóa thông thường. Giai đoạn này thường bị bỏ qua hoặc hiểu nhầm là triệu chứng của các bệnh khác. - Giai đoạn F2.
Lúc này, sẹo và mô xơ ở gan của người bệnh càng lộ rõ. Ở giai đoạn này, lượng tế bào mô xơ tăng lên nhiều, gan trở nên yếu đi rõ rệt, các chất độc hại bị ứ đọng, không được đào thải ra ngoài, ảnh hưởng đến các cơ quan khác, gây rối loạn chuyển hóa trong cơ thể. Triệu chứng điển hình ở giai đoạn này là vàng da. - Giai đoạn F3
Xơ hóa gan giai đoạn 3 gây rối loạn chức năng gan một phần do lượng tế bào gan chủ yếu được thay thế bằng mô xơ. Xơ gan F3 cao hơn nhiều so với xơ gan F2 và làm mất phần lớn chức năng của gan. Các tế bào gan bình thường còn lại hoạt động mạnh hơn, thay thế các tế bào gan bị tổn thương và gây quá tải, khiến chất độc ứ đọng ngày càng nhiều khiến tế bào gan dần bị hư hỏng và chuyển sang giai đoạn tiếp theo. .. Xơ hóa. Các triệu chứng rất rõ ràng. Chẳng hạn, người bệnh có cảm giác đau nhức người, chân tay phù nề, lâu dần sẽ lan ra khắp cơ thể. - Giai đoạn F4
Tế bào gan bị hư hỏng hoàn toàn, bệnh gan tiến triển đến giai đoạn cuối, gan suy, bệnh ngày càng nặng. Người bệnh phải đối mặt với các bệnh lý hoặc biến chứng khác do xơ gan gây ra. Xơ gan F4 là giai đoạn nguy hiểm nhất.
Thang điểm xơ gan dựa vào phân độ xơ gan theo child pugh
Thang điểm xơ gan trẻ em, được phát triển vào năm 1973, được sử dụng để ước tính nguy cơ tử vong do phẫu thuật ở những bệnh nhân bị chảy máu do giãn tĩnh mạch thực quản.
Tuy nhiên, Child-Pugh từ đó đã được sửa đổi và cải tiến để trở thành một công cụ được sử dụng rộng rãi để đánh giá tiên lượng của bệnh nhân mắc bệnh gan mãn tính và xơ gan.
Thang điểm dựa trên năm yếu tố:
– Ba đánh giá về tổng hợp gan (tức là nồng độ bilirubin toàn phần, albumin huyết thanh và tỷ lệ độ nhạy quốc tế, hoặc INR).
– Hai đánh giá lâm sàng (tức là mức độ cổ trướng và mức độ bệnh não gan).
Tổng điểm sau đó được sử dụng để xác định hạng trẻ em của bệnh nhân. Tỷ lệ tử vong do phẫu thuật ở bệnh nhân loại A (n = 7) là 29%, trong khi tỷ lệ tử vong do phẫu thuật ở bệnh nhân loại B (n = 13) và nhóm C (n = 18) lần lượt là 38% và 88%. là. ..
Thang đo này vẫn được sử dụng rộng rãi cho đến ngày nay. Mô hình Bệnh gan Giai đoạn cuối (MELD) là một hệ thống tính điểm mới được phát triển để giải quyết một số lo ngại về điểm số trẻ em và được sử dụng kết hợp để ưu tiên ghép gan. Thường được thực hiện.
Cách tính điểm xơ gan Child-Pugh
Điểm số sau sau khi tính được ở từng phần được tổng hợp và phân loại như sau:
– Loại A: 5 – 6 điểm, tiên lượng tốt, xơ gan còn bù.
– Loại B: 7-9 điểm, tiên lượng khiêm tốn.
– Loại C: 10 đến 15 điểm, tiên lượng xấu.
Nếu bệnh nhân bị viêm đường mật nguyên phát hoặc xơ cứng, bilirubin được phân loại là 2.
– <68: 1 điểm
– 68–170: 2 điểm
– 170: 3 điểm
Các yếu tố tính điểm theo thang điểm Child-Pugh
Điểm số của Child Pugh Scale được sắp xếp thành nhiều loại.
- Albumin huyết thanh
Gan là bộ phận duy nhất của cơ thể có thể sản xuất albumin. Do đó, chỉ số albumin cho biết tình trạng chức năng của gan. Giảm albumin gợi ý rối loạn chức năng gan. Albumin máu cao cho thấy tình trạng mất nước.
Trên thang điểm xơ gan Child-Pugh, chỉ số này được tính như sau:
– 35: 1 điểm
– 28-35: 2 điểm
– <28: 3 điểm - Bilirubin – Một trong những yếu tố đánh giá bệnh xơ gan của Child Pugh
Xét nghiệm bilirubin được sử dụng để kiểm tra mức độ bilirubin trong máu. Bilirubin được tạo ra từ hemoglobin của hồng cầu bị phá vỡ. Nó đi qua gan và được đào thải khỏi cơ thể. Nồng độ bilirubin trong máu gợi ý một tình trạng liên quan đến chuyển hóa bilirubin trước gan, gan hoặc sau gan.
Trên thang điểm Child Pugh, chỉ số này được tính như sau:
– <34: 1 điểm
– 34-50: 2 điểm
– 50: 3 điểm - Sự hiện diện của cổ trướng
Xơ gan cổ trướng là biến chứng phổ biến nhất của bệnh xơ gan. Một số nguyên nhân khác dẫn đến vùng trước cổ tử cung như viêm gan, nhiễm trùng, ung thư gan, giảm albumin máu, suy thận.
Trên thang điểm Child Pugh, chỉ số này được tính như sau:
– Không: 1 điểm
– Nhẹ: 2 điểm
– Trung bình đến nặng: 3 điểm - Sự hiện diện của bệnh não gan là một yếu tố lâm sàng để tính điểm xơ gan ở trẻ em. Bệnh não gan được phân loại dựa trên các triệu chứng sau:
-hôn mê
– Buồn ngủ, trí nhớ kém, mất phương hướng
– Rối loạn giấc ngủ, kém tập trung, lo âu, trầm cảm
– Lú lẫn, hoang tưởng, rối loạn cảm xúc
Trên thang điểm Child Pew, chỉ số này được tính như sau:
– Không: 1 điểm
– Hạng I-II (hoặc cai nghiện ma túy): 2 điểm
– Cấp III-IV (hoặc vật liệu chịu lửa): 3 điểm - Yếu tố chấm điểm xơ gan Child-Pugh INR
Xét nghiệm INR liên quan đến đông máu. Nó thường được áp dụng sau khi bệnh nhân uống xong thuốc chống đông máu và trước khi bệnh nhân theo dõi sức khỏe bệnh nhân liên quan đến phẫu thuật, thủ thuật, đông máu…
Trên thang điểm Child Pugh, chỉ số này được tính như sau:
– <1,7: 1 điểm
– 1,7-2,3: 2 điểm
– 2,3: 3 điểm
Vai trò của việc xác định phân độ xơ gan
Xác định Phân độ xơ hóa gan có ba vai trò chính:
- Xác định mức độ tổn thương của gan để tránh tiến triển thành xơ gan khi đã xơ hóa nặng, đặc biệt là quyết định bắt đầu điều trị virus viêm gan C mãn tính.
- Thiết lập một hệ thống theo dõi đặc biệt để xác định thời điểm tối ưu để bắt đầu tầm soát các biến chứng xơ hóa nặng (ung thư biểu mô tế bào gan, giãn tĩnh mạch thực quản, v.v.).
- Điều trị theo dõi: Đánh giá sự tiến triển hoặc thoái triển của xơ hóa gan và xơ gan.
Điểm Child-Pugh đã được xác nhận không chỉ là yếu tố dự báo tỷ lệ tử vong sau phẫu thuật, mà còn là yếu tố dự báo nguy cơ tử vong liên quan đến các cuộc phẫu thuật lớn khác.
Sau khi phẫu thuật ổ bụng, tỷ lệ tử vong đối với bệnh nhân loại A là 10%. Tỷ lệ tử vong ở bệnh nhi nhóm B là 30% và tỷ lệ tử vong ở bệnh nhân nhóm C là 70-80%. Bệnh nhi loại A thường được coi là ứng cử viên an toàn cho phẫu thuật tự chọn.
Bệnh nhân nhi loại B có thể được phẫu thuật sau khi tối ưu hóa y tế, nhưng họ vẫn có nguy cơ gia tăng. Phẫu thuật chọn lọc được chống chỉ định ở bệnh nhân loại C.
Điểm số xơ gan Child-Pugh giúp dự đoán nguy cơ tử vong do mọi nguyên nhân và sự phát triển của các biến chứng khác của rối loạn chức năng gan như chảy máu tĩnh mạch. Trong một nghiên cứu, tỷ lệ tử vong tổng thể trong một năm của những bệnh nhân này là 0% đối với trẻ loại A, 20% đối với trẻ loại B và 55% đối với trẻ loại C.
Tiên lượng xơ gan
Thông thường theo phân độ xơ gan metavir
– Giai đoạn F1, F2: điều trị có thể sẽ phục hồi
– Giai đoạn F3, F4: thường điều trị không phục hồi và chỉ dừng lại sự tiến triển của xơ hóa gan.
Điểm Child-Pugh càng cao thì chức năng gan càng kém và bác sĩ sẽ được cung cấp thông tin chẩn đoán về các bệnh đi kèm của gan và dự trữ gan. Điều này rất hữu ích khi lập kế hoạch can thiệp gan, vì suy gan là nguyên nhân tử vong hàng đầu sau khi cắt gan.
Tử vong sau phẫu thuật:
– Child-Pugh A: 5% – có thể cắt bỏ tới 50% gan. Bệnh nhân cần theo dõi cẩn thận creatinin, albumin, số lượng tế bào máu và protein
– Child-Pugh B: 10-15% – Cắt bỏ dưới 25% gan
– Child-Pugh C:> 25% – Chống chỉ định cắt gan
Biến chứng của xơ gan
- Xuất huyết tiêu hóa do tăng áp lực tĩnh mạch cửa: Nguyên nhân thường do vỡ giãn tĩnh mạch thực quản và phình động mạch tiêu hóa. Nội tâm mạc có điểm vỡ.
- Xơ gan ung thư. Có đến 70 – 80% bệnh nhân ung thư gan bị xơ gan. Giảm cân lâm sàng, không đáp ứng với điều trị lợi tiểu, vàng da tăng, gan to nhanh, cứng, đau nhiều vùng trên gan. Siêu âm cho thấy một khối u gan. Tăng aFP được xác nhận bằng chọc hút xác nhận tế bào học của khối u gan.
- Nhiễm trùng cổ trướng: lâm sàng: đau bụng âm ỉ hoặc đau, cổ trướng ngày càng nhiều, tiêu chảy, rối loạn tiết niệu (đái buốt, đái rắt), sốt nhẹ hoặc sốt cao kéo dài. Kết quả chẩn đoán tìm tế bào trong dịch cổ trướng đã được khẳng định, số lượng bạch cầu đa nhân trung tính là 250 bạch cầu / mm3, cấy dịch cổ trướng tìm mầm bệnh.
- Hội chứng gan thận và hội chứng gan thận: Cổ trướng, thiểu niệu, xét nghiệm creatinin tăng trên 133 mmol / ml, và phát hiện bệnh thận trước đó, siêu âm tắc nghẽn, sỏi thận, kích thước thận thường không bình thường.
- Hội chứng gan não: Yếu tố cảm ứng: nhiễm trùng, rối loạn điện giải, xuất huyết tiêu hóa, xơ gan tiến triển,… lâm sàng: rối loạn hành vi, nặng hơn là lơ mơ và hôn mê.
Huyết khối tĩnh mạch.
Phương pháp chuẩn đoán xơ gan
Lâm sàng
Hình ảnh lâm sàng của xơ gan khác nhau tùy thuộc vào bệnh cơ bản gây ra xơ gan, giai đoạn xơ gan, giai đoạn tiềm ẩn hay tiến triển.
Nó được biểu hiện trên lâm sàng bởi hai hội chứng chính.
Hội chứng rối loạn tế bào gan: Triệu chứng ban đầu: khó chịu, chán ăn, rối loạn tiêu hóa. Về sau: Sút cân, phù chi dưới: Có thể phù mềm ấn lõm kèm theo dịch màng, vàng da, sạm da, xuất huyết dưới da, chảy máu cam, chảy máu lợi. Có thể sốt nhẹ, sốt lâu ngày do tổn thương gan tiến triển, rối loạn tiêu hóa (chướng bụng, đầy hơi, chán ăn).
Hội chứng tăng áp lực tĩnh mạch cửa: cổ trướng mức độ khác nhau, lách to độ 1 đến độ 4, thiểu năng tuần hoàn cửa, tĩnh mạch chủ, xuất huyết tiêu hóa.
Gan thường bị teo do nguyên nhân xơ gan sau hoại tử và to ra do nguyên nhân xơ gan ứ nước. Gan dày đặc, mép sắc, bề mặt gan sần sùi.
Cận lâm sàng
Siêu âm bụng
Vành gan không đồng nhất. Gan trở nên to ra hoặc teo đi và các thùy dưới trở nên lớn hơn. Siêu âm giúp loại trừ các khối u gan. Có cổ trướng miễn phí. Tĩnh mạch cửa bị giãn với đường kính từ 1,2 cm trở lên, tĩnh mạch cảnh và tĩnh mạch mạc treo tràng lớn. Lách to ra, cấu trúc siêu âm lách đồng nhất.
Nội soi tá tràng thực quản
Giãn tĩnh mạch thực quản cấp độ 1 đến độ 3 với các mạch máu đỏ giãn ra trong lòng tĩnh mạch có nguy cơ chảy máu cao hơn. Giãn tĩnh mạch tim và phình động mạch dạ dày rất hiếm gặp, với tình trạng giãn tĩnh mạch ở dạ dày và các bộ phận khác của tá tràng. Rối loạn dạ dày do tăng áp lực tĩnh mạch cửa, cơ niêm mạc dạ dày đỏ.
Sinh hóa
Protein máu giảm, đặc biệt thành phần albumin máu giảm, gamma globulin tăng, tỷ lệ A / G nhỏ hơn 1. Những globulin IgG và IgM tăng.
Ứ mật: Bilirubin máu tăng, phosphatase kiềm tăng ở cả bilirubin liên hợp và tự do.
Rối loạn đông máu: Giảm prothrombin.
Tế bào gan hoại tử tăng transaminase: AST, ALT tăng.
Công thức máu toàn bộ: Nếu xuất huyết tiêu hóa là thiếu máu giảm sắc tố trầm trọng, có thể bị thiếu máu. Đặc biệt, số lượng tiểu cầu có thể giảm và số lượng bạch cầu có thể giảm.
Có nhiều nguyên nhân để chẩn đoán
Xơ gan do virus viêm gan: virus gây ra bệnh viêm gan B, c.
Xơ gan do rượu.
Xơ gan ứ mật.
Xơ gan do ứ đọng máu trong gan: suy tim, hội chứng pick, hội chứng Budd-Chiari. Tĩnh mạch rốn.
Xơ gan do nghiện hóa chất và ma túy.
Rối loạn chuyển hóa, xơ gan do thiếu sắt, đồng, glycogen và porphyrin.
Xơ gan do thiếu alpha 1 antitrypsin.
Xơ gan do suy dinh dưỡng và bệnh sán máng.
Chuẩn đoán giai đoạn
Điều trị xơ gan
Điều trị chung:
Điều trị bệnh nhân xơ gan cần tránh các yếu tố gây hại cho gan như rượu bia, một số loại thuốc, hóa chất gây độc cho gan.
Ở giai đoạn nặng của xơ gan: Cần nghỉ ngơi tuyệt đối.
Chế độ ăn: Cần ăn nhiều chất đạm (100g / ngày) và nhiều hoa quả tươi. Nếu bị phù thì nên ăn nhẹ cổ trướng.
Thuốc hỗ trợ tế bào gan hạn chế sự phá hủy tế bào gan. Ví dụ, có nhiều nhóm chỉ cần chọn một nhóm thuốc, chẳng hạn như silymarin và biphenyldimethyldicarboxylase.
Xơ gan ứ mật nhiều có thể dùng thêm các thuốc trị ứ mật: sorbitol, ursodeoxycholic.
Rối loạn đông máu: truyền huyết tương, truyền tiểu cầu.
Bổ sung albumin khi có giảm albumin máu.
Điều trị các biến chứng.
Xuất huyết tiêu hóa do tăng áp lực tĩnh mạch cửa
Truyền máu và truyền dịch đảm bảo khối lượng tuần hoàn như chăm sóc y tế khẩn cấp
Nội soi cầm máu:
Thắt giãn tĩnh mạch thực quản bằng dây chun.
Tiêm với histoacryl, một loại thuốc gây xơ hóa các tĩnh mạch.
Thuốc làm giảm áp lực tĩnh mạch cửa:
Telluripressin: ống 1 mg tiêm tĩnh mạch 4-6 giờ một lần.
Truyền 3 mg somatostatin (stilamine) đẳng trương trong 24 giờ.
Sandostatin: Duy trì truyền nước muối đẳng trương NaCl 0,9% 25 mg / giờ trong ống 10 Opg trong 3-5 ngày.
Loại chèn: ống thông tĩnh mạch cửa-tĩnh mạch gan trên.
Nhiễm trùng cổ trướng
Thuốc kháng sinh: Augmentin, cephalosporin, quinolon, thuốc thường dùng trên lâm sàng Siprobay Tablets 0,5g-2 viên / ngày trong 14 ngày, điều trị duy trì 1 viên / ngày trong 3 tháng Bạn cần thực hiện.
Nên bổ sung albumin sớm để ngăn ngừa biến chứng của hội chứng gan thận.
Telluripressin được kê đơn với liều 0,5-1 mg mỗi 4-6 giờ (ống 1 mg).
Bù albumin là phương pháp điều trị chính để giảm nguy cơ mắc hội chứng gan thận và làm chậm sự tiến triển của bệnh. Liều albumin là 1,5 g / kg vào ngày đầu tiên, 1 g / kg trong 3 ngày tiếp theo và liều tối đa là 100 g đến 150 g.
Dopamine và noradrenaline đã được chứng minh là làm tăng tưới máu thận nhằm mục đích giãn mạch thận và co mạch nội tạng. Do nguy cơ tim mạch cao, cần theo dõi liên tục khi sử dụng một cách thận trọng. Thuốc này chỉ được chỉ định sử dụng trong phòng chăm sóc đặc biệt. Nếu sử dụng, nên dùng liều duy trì nhỏ: dopamine với liều 3ug-5ug / kg / giờ.
Ghép gan.
Chỉ định điều trị nếu khối u dưới 5 cm, nếu nhiều khối u với tổng đường kính khối u gan nhỏ hơn 8 cm, cân nhắc chỉ định điều trị dựa trên giai đoạn xơ gan: Child-Pugh A, B cũng như thích ứng với điều trị, cân nhắc Child-Pugh c. Biến chứng huyết khối tĩnh mạch cửa không nên chỉ định thuyên tắc khối u gan.
Hôn mê gan và hội chứng gan não
Xử lý kích hoạt:
Lactulose: Dufarac 20-40g / 24 giờ nếu phân lỏng giảm liều rõ rệt, liều tối đa 70g / 14 giờ.
Kháng sinh đường ruột: Neomycin, Clion, Siprobay đường uống.
Truyền axit amin chuỗi nhánh.
NH3 Ornicetyl 10-20g / ngày Tiêm thuốc giúp trung hòa.
Điều trị cổ trướng
Chỉ cần chọc thủng cổ trướng khi căng ra để pha 1-3 lít mỗi lần.
Có hai loại thuốc lợi tiểu được chỉ ra, thuốc đối kháng aldosterone và turosemide. Bạn có thể chọn sử dụng từng loại thuốc lợi tiểu đơn lẻ hoặc kết hợp cả hai loại.
Nên bắt đầu đơn trị liệu với liều 100-300 mg chất đối kháng aldosterone.
Dùng phối hợp: 100 mg / liều 40 mg thuốc lợi tiểu kháng aldosterone / turosemide, nếu không đáp ứng có thể tăng liều theo tỷ lệ này để hạn chế tổn thương điện giải. Liều tối đa là 300 mg / 120 mg.
Nó có thể được sử dụng trong một thời gian dài và cần theo dõi máu và điện giải niệu.
Nếu liều thuốc lợi tiểu cũng có thể làm giảm đáp ứng tương ứng, trước hết nên ngừng đáp ứng tốt của thuốc lợi tiểu với urosemide.
Theo dõi đáp ứng điều trị theo trọng lượng cơ thể và lượng nước tiểu: giảm cân cho phép 0,5-1 kg / ngày, lượng nước tiểu 1500 ml-2000 ml / ngày.
Xử lý nguyên nhân.
Viêm gan B: Điều trị nucleoside, được chỉ định cho hệ thống liên lạc nội bộ.
Các cân nhắc về viêm gan C phụ thuộc vào giai đoạn xơ gan. Xơ gan Child-Pugh B, c không nên được điều trị. Childpew A có thể được chỉ định cho các phương pháp điều trị cần theo dõi chặt chẽ số lượng tế bào máu, creatinin, protein và albumin. Điều trị kết hợp interferon pegil và ribavirin.
Viêm gan do rượu: Phải loại trừ do nhiễm siêu vi. Trong giai đoạn cấp tính, nên tiêm tĩnh mạch corticosteroid liều 1-2 mg / kg / ngày trong 3-5 ngày.
Viêm gan tự miễn: Tiêm corticosteroid 1-1,5 mg / kg / ngày, không đáp ứng có thể phối hợp với azathioprine 1 mg / kg / ngày.
Xơ gan do ứ mật nguyên phát: Liệu pháp corticosteroid được chỉ định từ 1-1,5 mg/kg/ngày giảm dần liều sử dụng khi đáp ứng.
