Ung thư biểu mô gan nguyên phát hãy cùng thongtinbenh tìm hiểu và giải đáp thắc mắc này trong bài viết của chúng tôi nhé
Căn nguyên của ung thư biểu mô tế bào gan
Ung thư biểu mô tế bào gan thường là một biến chứng của xơ gan.
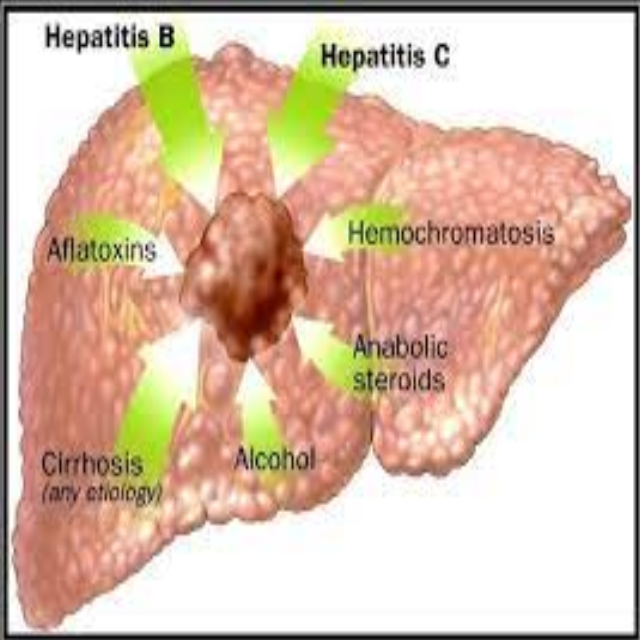
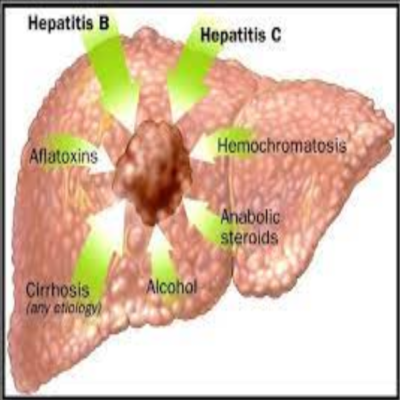
Sự hiện diện của vi rút viêm gan B (HBV) làm tăng đáng kể nguy cơ mắc ung thư gan (HCC), với tỷ lệ tăng lên hơn 100 lần ở những người mang theo vi rút này. Sự tích hợp của HBV-DNA vào gen của chủ nhân có thể gây ra quá trình biến đổi ác tính, ngay cả khi bệnh nhân không phải là người mắc viêm gan mãn tính hoặc xơ gan.
Ngoài ra, các rối loạn khác như xơ gan do viêm gan C mãn tính (HCV), bệnh thừa sắt, và xơ gan do rượu cũng là những nguyên nhân gây ra ung thư biểu mô tế bào gan. Tương tự như HBV, HCC có thể phát triển ở những người mắc viêm gan nhiễm mỡ không phải do rượu mà không xuất hiện xơ gan. Người mắc xơ gan do các nguyên nhân khác cũng có nguy cơ mắc bệnh cao hơn.
Các chất gây ung thư trong môi trường cũng có thể đóng vai trò quan trọng; ví dụ, việc tiêu thụ thực phẩm chứa nấm aflatoxin được cho là có thể đóng góp vào tăng tỷ lệ mắc HCC ở các vùng nhiệt đới và cận nhiệt đới.
Các triệu chứng và dấu hiệu của ung thư biểu mô tế bào gan
Phổ biến nhất là bệnh nhân không có bất kỳ triệu chứng nào và khối u thường được chẩn đoán trong quá trình sàng lọc thường quy. Các bệnh nhân phát triển HCC có thể trình bày các triệu chứng như đau bụng, sụt cân, xuất hiện khối u ở góc phần tư bụng trên bên phải và sự suy giảm trạng thái sức khỏe không rõ nguyên nhân. Sốt có thể là một trong những biểu hiện. Ở một số trường hợp, các biểu hiện đầu tiên của HCC có thể bao gồm cổ trướng ra máu, tình trạng sốc hoặc viêm phúc mạc do xuất huyết từ khối u. Đôi khi, tiếng cọ mạch của gan hoặc tiếng thổi động mạch có thể xuất hiện.
Đôi khi, xuất hiện các biến chứng liên quan đến chuyển hóa hệ thống, bao gồm hạ đường huyết, tăng hồng cầu, tăng nồng độ calci trong huyết và tăng mức lipid máu. Những biến chứng này có thể thấy rõ trong các triệu chứng lâm sàng.
Chẩn đoán ung thư biểu mô tế bào gan
Việc chẩn đoán ung thư biểu mô tế bào gan (HCC) thường được thực hiện thông qua nhiều phương tiện, bao gồm:
1.Xét nghiệm Alpha-fetoprotein (AFP): AFP được sử dụng để đánh giá quá trình biệt hóa tế bào gan. Mức độ AFP có thể tăng cao ở 40-65% số bệnh nhân ung thư gan.
2. Chẩn đoán hình ảnh (CT, siêu âm hoặc MRI): Các bác sĩ lâm sàng có thể nghi ngờ HCC khi phát hiện các dấu hiệu như gan to, mất bù không rõ nguyên nhân, hoặc khi chẩn đoán hình ảnh phát hiện khối u ở góc phần tư trên phải của bụng, đặc biệt ở bệnh nhân xơ gan.
Các chương trình sàng lọc, như siêu âm hàng năm, có thể giúp phát hiện HCC trước khi xuất hiện các triệu chứng. Làm xét nghiệm AFP và chẩn đoán hình ảnh, như CT, siêu âm hoặc MRI, thường được sử dụng để đảm bảo chẩn đoán.
Trong trường hợp chẩn đoán khó khăn, có thể cần thực hiện **sinh thiết gan** hướng dẫn bằng siêu âm hoặc CT. AFP-L3 và des-gamma-carboxyprothrombin là các xét nghiệm khác có thể được sử dụng để phát hiện sớm HCC.
Đối với phân giai đoạn HCC, các phương tiện chẩn đoán hình ảnh như CT không có chất cản quang, MRI, và chẩn đoán hình ảnh tĩnh mạch cửa thường được sử dụng. Các hệ thống chấm điểm như LI-RADS có thể được áp dụng để đánh giá mức độ nghiêm trọng của bệnh.
Sàng lọc, thường bằng siêu âm mỗi 6-12 tháng, được khuyến nghị đối với bệnh nhân xơ gan và có thể cân nhắc đối với những người nhiễm viêm gan B, đặc biệt là khi có yếu tố nguy cơ.
Xử trí ung thư biểu mô tế bào gan.
Cấy ghép gan trở thành một phương án điều trị cho bệnh nhân mắc ung thư biểu mô tế bào gan (HCC) nếu nó tuân thủ tiêu chuẩn Milan, nghĩa là một khối u có kích thước dưới 5 cm hoặc ba khối u mỗi khối dưới 3 cm, không xâm lấn mạch máu, và AFP dưới 500 mcg/L. Phương pháp điều trị sẽ phụ thuộc vào giai đoạn của ung thư và tình trạng bệnh gan.
Đối với bệnh nhân có một khối u dưới 5 cm hoặc ba khối u mỗi khối dưới 3 cm, không xâm lấn mạch máu, khu trú ở gan, và AFP dưới 500 mcg/L, ghép gan có kết quả tiên lượng tương đương với bệnh nhân không mắc ung thư gan. Điều này được xác định bằng tiêu chuẩn Milan và được Hiệp hội Nghiên cứu Bệnh gan Hoa Kỳ (AASLD) sử dụng để lựa chọn bệnh nhân ghép gan.
Trong trường hợp có một khối u nhỏ không xâm lấn mạch máu, phẫu thuật cắt bỏ có thể là phương án có khả năng chữa khỏi, với tỷ lệ sống sót 5 năm từ 60 đến 80%. Các phương pháp điều trị xâm lấn, như thuyên tắc hóa trị động mạch qua gan (TACE), thuyên tắc vi cầu yttrium-90 (SIRT), hoặc cắt bỏ tần số vô tuyến, có thể giúp kiểm soát và làm chậm sự phát triển của khối u.
Tuy nhiên, nếu khối u lớn hơn 5 cm, đa ổ, xâm lấn mạch máu, hoặc có di căn (giai đoạn III trở lên), cấy ghép gan không phải là lựa chọn chính thức. Mặc dù vậy, kết hợp liệu pháp định hướng gan như TACE và hóa trị liệu toàn thân có thể giúp một số bệnh nhân hạ giai đoạn xuống theo tiêu chuẩn Milan và sau đó có thể đủ điều kiện để xem xét lại việc ghép gan. Quyết định điều trị HCC ở giai đoạn tiến triển được đưa ra sau thảo luận của hội đồng khối u đa ngành.
Các phương pháp điều trị toàn thân, như sorafenib, lenvatinib, regorafenib, và các liệu pháp miễn dịch như atezolizumab kết hợp với bevacizumab hoặc tremelimumab kết hợp với durvalumab, đang ngày càng phát triển và có triển vọng cải thiện kết quả cho bệnh nhân mắc HCC ở giai đoạn tiến triển. Các liệu pháp mới này đang trở thành lựa chọn hữu ích, đặc biệt là ở những bệnh nhân không thể phẫu thuật cắt bỏ và có tình trạng gan tốt.