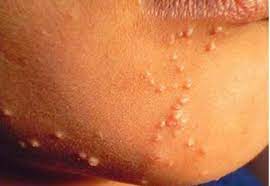
U mềm lây được coi là một dạng viêm da nhiễm trùng đặc trưng bởi sự xuất hiện trên bề mặt da, khối u có một lõm ở giữa, dễ dàng thu thập mủ. Khối u có thể lan sang các khu vực khác của cơ thể hoặc cho những người khác khi nó bị trầy xước, vỡ hoặc tiếp xúc trực tiếp với da bị tổn thương.
1. U mềm lây – nguyên nhân và nhận dạng
1.1. Nguyên nhân gây bệnh
U mềm lây được đặc trưng bởi sự xuất hiện của các nốt sâm màu trắng hoặc đỏ. Virus nhuyễn thể contagiosum là tác nhân gây bệnh của động vật thân mềm. Virus này bao gồm 4 loại, MCV 1, 2, 3 và 4, nhưng phổ biến nhất là loại 1 và phổ biến ở trẻ em. Loại 2 thường gây ra u mềm lây ở người lớn và lây truyền qua đường tình dục.
Các yếu tố sau đây được coi là làm tăng nguy cơ nhiễm trùng thân mềm:
Có hệ thống miễn dịch suy yếu (do điều trị ung thư hoặc nhiễm HIV). Trong trường hợp này, nhuyễn thể nhuyễn thể có thể tăng kích thước và khó điều trị.
– Bị viêm da dị ứng làm cho da thường xuyên bị tổn thương nên rất dễ bị nhiễm trùng thân mềm và dễ dàng lây lan sang các bộ phận khác.
– Người dân sống ở khu vực đông dân cư với khí hậu ẩm ướt hoặc ấm áp.
1.2. Các triệu chứng có thể nhận biết được
Kể từ khi xâm nhập vào cơ thể, virus gây bệnh có thời gian ủ bệnh khoảng 2 tuần – 6 tháng trước khi gây ra các triệu chứng trên da. Lúc này, bệnh nhân sẽ gặp các triệu chứng sau:
– Bề mặt da được nâng lên bằng các sẩn nhỏ có kích thước từ 1-2mm với nhiều hình dạng khác nhau như tròn, bán cầu, hình bầu dục,… ở giữa sẩn với rốn.
– Sẩn có màu hồng nhạt hoặc trắng sữa giống như màu da và rất săn chắc; đứng một mình, nhóm lại hoặc dải thành các vệt.
Da xung quanh sẩn có thể bị ngứa và đỏ.
– Nội địa hóa sẩn ở trẻ em thường là cổ và mặt; Ở người trưởng thành, nó thường là xương mu, bên trong đùi, bụng dưới và bộ phận sinh dục.
2. U mềm lây được chẩn đoán và điều trị như thế nào?
2.1. Chẩn đoán u mềm lây
– Chẩn đoán phân biệt
Cần phân biệt u mềm lây với một số bệnh có đặc điểm tương tự như:
+ Mụn cóc phẳng: sẩn phẳng và không lõm ở giữa, không có mái vòm, bề mặt không đều, có thể có tổn thương ở tay và chân.
+ Herpes simplex: vùng tổn thương nhanh lõm ở giữa.
Thủy đậu: mụn nước hình thành mụn nước.
+ Viêm nang lông: sẩn không thụt vào giữa, có thể là mụn mủ mọc ở chân tóc.
– Chẩn đoán cận lâm sàng
Chỉ dựa trên các triệu chứng lâm sàng, rất khó để phân biệt các loại gây ra molluscum contagiosum. Do đó, bệnh nhân cần làm các xét nghiệm cận lâm sàng để biết tác nhân gây bệnh là loại virus MCV nào.
Chẩn đoán nhuyễn thể nhuyễn thể thường được thực hiện bằng cách sử dụng kính lúp để kiểm tra da xem có sẩn trung tâm không. Nếu phương pháp này không cung cấp chẩn đoán xác định, phết tế bào hoặc sinh thiết da của tổn thương được thực hiện. Chỉ định xét nghiệm không cần thiết cho trẻ em. Đặc biệt đối với người lớn, nếu họ có molluscum contagiosum sinh dục, họ cần phải được kiểm tra để tìm hiểu xem tác nhân gây bệnh có lây truyền qua đường tình dục hay không.
2.2. Điều trị u mềm lây
Hầu hết các tổn thương nhuyễn thể nhuyễn thể tự khỏi trong vòng 1 đến 2 năm, đôi khi lên đến 2 đến 3 năm. Điều trị thường được chỉ định cho mục đích ngăn chặn sự lây lan hoặc vì lý do thẩm mỹ. Các nguyên tắc điều trị bệnh lý này là: để loại bỏ tổn thương, ngăn ngừa nguy cơ tái phát và kết hợp điều trị với bệnh lý đi kèm.
Các biện pháp được sử dụng phổ biến nhất để điều trị u mềm lây là:
-Nạo
Sử dụng thìa để cạo tổn thương. Đầu tiên, bác sĩ sẽ thoa kem tê và sau đó dùng thìa cạo vô trùng để loại bỏ nhân ở giữa sẩn.
– Sử dụng thuốc bôi
+ Dung dịch KOH 10%: bôi dung dịch lên tổn thương hai lần một ngày cho đến khi tổn thương được loại bỏ hoàn toàn.
+ Imiquimod 5%: thuốc được áp dụng cho các tổn thương vào buổi tối, sau đó khoảng 8-10 giờ, sau đó rửa sạch. Thuốc nên được áp dụng 3 ngày liên tiếp / tuần, sau đó nghỉ ngơi trong 4 ngày và sau đó tiếp tục với cùng một khóa học trong tuần tới. Trong trường hợp dài nhất, thuốc có thể được sử dụng đến 16 tuần.
+ Salicylic 2-5%: áp dụng cho các tổn thương 2-3 lần một ngày cho đến khi chúng biến mất hoàn toàn.
+ Nitơ lỏng (ở nhiệt độ -196 độ C): nitơ lỏng sẽ được phun lên tổn thương để làm đông tổn thương, nhưng nên tránh làm tổn thương vùng da khỏe mạnh xung quanh, đặc biệt là trong trường hợp nhuyễn thể contagiosum. quanh mắt.
– Các phương pháp khác: áp dụng Cantharidin, axit trichoroacetic hoặc tiêm interferon bên trong tổn thương.
– Điều trị kết hợp: sử dụng kem dưỡng ẩm cho da; tránh trầy xước và cọ xát; Khử trùng và hạn chế sử dụng corticosteroid tại chỗ vì chúng dễ dàng tạo cơ hội lây lan vi-rút.
2.3. Một số lưu ý
Để tránh lây lan u mềm lây cho người khác, một người bị nhiễm bệnh nên:
– Điều trị bởi bác sĩ chuyên khoa càng sớm càng tốt và trong thời gian điều trị, cần phải làm theo hướng dẫn của bác sĩ.
– Tuyệt đối không chích hoặc cào sẩn để khiến nó vỡ ra vì điều này sẽ khiến virus lây lan.
– Không tiếp xúc da kề da giữa người bệnh và người bình thường.
– Sử dụng riêng các vật dụng cá nhân.
– Sử dụng gạc y tế để che vùng bị thương để ngăn chặn virus lây lan ra môi trường.
– Không đi đến những nơi đông người hay các hoạt động công cộng như xông hơi, bể bơi,…